Diabetes
- Diabetes

Diabetes: Zucker und die süße Gefahr
"Diabetes mellitus", umgangssprachlich auch "Zuckerkrankheit" genannt, ist die Diagnose von Ärzten für eine chronische Stoffwechselstörung, bei welcher die Bauchspeicheldrüse zu wenig oder gar kein Insulin produziert. Und das heißt, dass die Zufuhr von Nährstoffen in unsere Zellen nicht mehr ordnungsgemäß funktioniert. Jedes Lebewesen braucht bekanntlich Energie, damit sein Körper arbeiten kann. Und womit beschafft sich der Körper die Energie? Er holt sie sich mit der Nahrung.
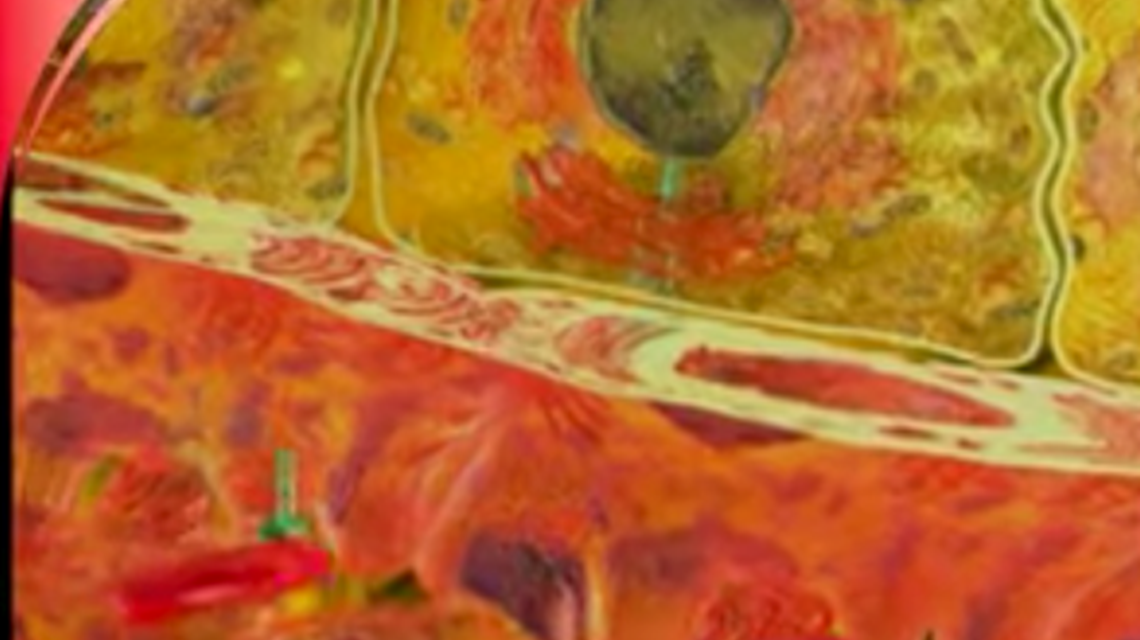
Überwiegend nehmen wir Kohlenhydrate auf. Wir essen Brot, Nudeln, Kartoffeln. Diese bestehen zunächst einmal aus Stärke. Vor allem im Dünndarm werden diese Nahrungsmittel in Zucker (Glukose) aufgespalten und ins Blut abgegeben. Der Zucker wird dann von den Körperzellen aus dem Blut aufgenommen. Und genau an dieser Stelle entsteht das Problem. Die Glukose gelangt nur in die Muskel- oder Fettzellen, wenn Insulin in ausreichender Menge vorhanden ist. Man kann sich das mit einem einfachen Bild verdeutlichen: Insulin ist ein Schlüssel, der entweder fehlt oder nicht richtig passt. Bei Menschen, die unter diesem Fehlen oder Nichtpassen, also unter Diabetes leiden, ist der Blutzuckerspiegel zu hoch. Denn die Glukose wird schlecht in den Muskel- oder Fettzellen gespeichert, stattdessen bleibt sie in der Blutbahn.
Im Allgemeinen unterscheidet man zwei Haupttypen an Diabetes: Typ1-Diabetes und Typ2-Diabetes. Daneben gibt es noch weitere, seltenere Formen von Diabetes auf die hier nicht weiter eingegangen wird. Was genau bei der Verdauung im Körper eines gesunden Menschen bzw. eines Diabetikers passiert sehen Sie hier im Video!
Typ1 Diabetes & Typ2 Diabetes
Beim Typ1 werden die Zellen der Bauchspeicheldrüse, die für die Insulinproduktion und -ausschüttung verantwortlich sind, rasch zerstört. Wenn 90 Prozent dieser Zellen nicht mehr funktionieren, kann der Blutzucker nur noch unzureichend reguliert werden. Diese Erkrankung hat zur Folge, dass es rasch zu einem absoluten Insulinmangel kommt, weshalb hier ausschließlich eine regelmäßige Insulinzufuhr von außen helfen kann.
Beim Typ2 handelt es sich um eine regelrechte Kettenreaktion. Zunächst werden die Zellen des Fett- und Muskelgewebes dem Insulin gegenüber unempfindlich. Darauf reagiert der Körper, indem er noch mehr Insulin produziert, was zu einem überhöhten Insulinspiegel führt. Je weniger das Insulin wirkt, umso mehr wird produziert, was aber die produzierenden Zellen immer stärker ermüdet. Am Ende entsteht ein relativer Insulinmangel mit erhöhten Blutzuckerspiegeln.
Risikofaktoren & Symptome
Diabetes Symptome erkennen
Sowohl Typ1- als auch Typ2-Diabetes beginnen häufig ohne nennenswerte Beschwerden. Bei fortgeschrittener Krankheit können später jedoch vor allem bei Typ1-Diabetikern heftige Symptome – bis hin zum Koma – auftreten. Deshalb sollten insbesondere Menschen mit erhöhtem Risiko sehr genau auf erste Anzeichen achten und bei Verdacht frühzeitig einen Arzt aufsuchen.
Behandlung von Diabetes
Diabetes lässt sich mittlerweile sehr gut therapieren, so dass die Betroffenen meist beschwerdefrei leben können. Durch konsequente Blutzuckerkontrolle und der Einhaltung entsprechender Therapie und Verhaltensregeln können auch Folgeerkrankungen verhindert werden. Die Art der Therapie hängt vom Diabetestyp und vom einzelnen Patienten ab. Maßgeblich verantwortlich für den Therapieerfolg ist der Patient selbst. Er muss die erforderlichen Maßnahmen dauerhaft und konsequent in seinen Alltag integrieren.

Hat der Arzt Diabetes Typ1 diagnostiziert, muss unmittelbar mit der Insulinbehandlung begonnen werden. Das Insulin kann nur von außen gespritzt werden. Orale Antidiabetika, die die Insulinausschüttung aus den Inselzellen bewirken, helfen hier nicht, da die Zellen schon nicht mehr funktionstüchtig sind.

Beim Typ2-Diabetes empfiehlt sich meist ein stufenweises Vorgehen. Da der Zuckerstoffwechsel bei dieser Form oft infolge ungesunder Lebens- und Essgewohnheiten gestört ist, kann er unter Umständen durch eine Umstellung dieser Gewohnheiten wieder normalisiert werden. Ansonsten werden zunächst orale Antidiabetika eingesetzt. Helfen diese nicht, muss im nächsten Schritt auf Insulin umgestellt werden.
Ernährungs- und Bewegungstipps
Bei der Diabetes-Therapie spielt das Mitwirken des Patienten selbst eine immense Rolle. Das betrifft besonders zwei Bereiche: die Ernährungs- und die Bewegungstherapie!

Vor allem Typ2-Diabetiker sollten als Teil der Therapie auf eine gesunde und ausgewogene Ernährung achten. Dabei gelten im Wesentlichen 4 Punkte:
-
1. Die Ernährung sollte möglichst reich an Kohlenhydraten (Hülsenfrüchte, Vollkornprodukte), aber arm an Fett sein.
-
2. Auch ballaststoffreiche Kost wie Gemüse, Obst und Salat ist empfehlenswert.
-
3. Es ist wichtig, viel Wasser zu trinken – Alkohol hingegen sollte gemieden oder wenn, nur in kleinen Mengen konsumiert werden.
-
4. Nicht zuletzt hilft es, bewusst und mit Genuss zu essen und dafür lieber weniger.

Über die Nahrung werden Kalorien aufgenommen. Diese werden durch Bewegung und körperliche Betätigung abgebaut (verbrannt). Dabei entsteht Energie, die bestimmte Körperfunktionen antreibt – unter anderem die des Insulins. So sinkt der Insulinbedarf schneller, was die Bauchspeicheldrüse entlastet.
Körperliche Aktivität baut außerdem Fettreserven ab und hilft bei der Gewichtsreduzierung. Darüber hinaus hält ein gesundes Maß an Bewegung das Herz-Kreislauf-System in Form.
Dr. med. Reinhold Weidmann
Arzt für Innere / Allgemeinmedizin, Sportmedizin, Naturheilverfahren.
Weiterführende Links:
www.bund-diabetischer-kinder.de
Bund diabetischer Kinder und Jugendlicher e.V. und Deutscher Diabetiker Verband e.V.
www.deutsche-diabetes-gesellschaft.de
DDG - Deutsche Diabetes Gesellschaft
www.diabetikerbund.de
Deutscher Diabetiker Bund e.V.
www.diabetesde.org
diabetesDE – Deutsche Diabetes-Hilfe
www.diabetesstiftung.de
Deutsche Diabetes-Stiftung

-
![]()
zu wenig Bewegung
-
![]()
Übergewicht
-
![]()
falsche Ernährung, vor allem fetthaltige Speisen
-
![]()
genetische Veranlagung
Weiterführende Links:
www.bund-diabetischer-kinder.de
Bund diabetischer Kinder und Jugendlicher e.V. und Deutscher Diabetiker Verband e.V.
www.deutsche-diabetes-gesellschaft.de
DDG - Deutsche Diabetes Gesellschaft
www.diabetikerbund.de
Deutscher Diabetiker Bund e.V.
www.diabetesde.org
diabetesDE – Deutsche Diabetes-Hilfe
www.diabetesstiftung.de
Deutsche Diabetes-Stiftung